(圖片來源: wikipedia)
一、簡介
Hypogammaglobulinemia是最常見的先天性免疫缺失,約占其中的50%,以免疫球蛋白低下為表現,因此增加各種感染的風險。
二、病生理機轉:可能在Bcell成熟活化的過程中出現異變
(1) Bcell的分化:stem cell→pro-B cell→pre-B cell→immature→mature
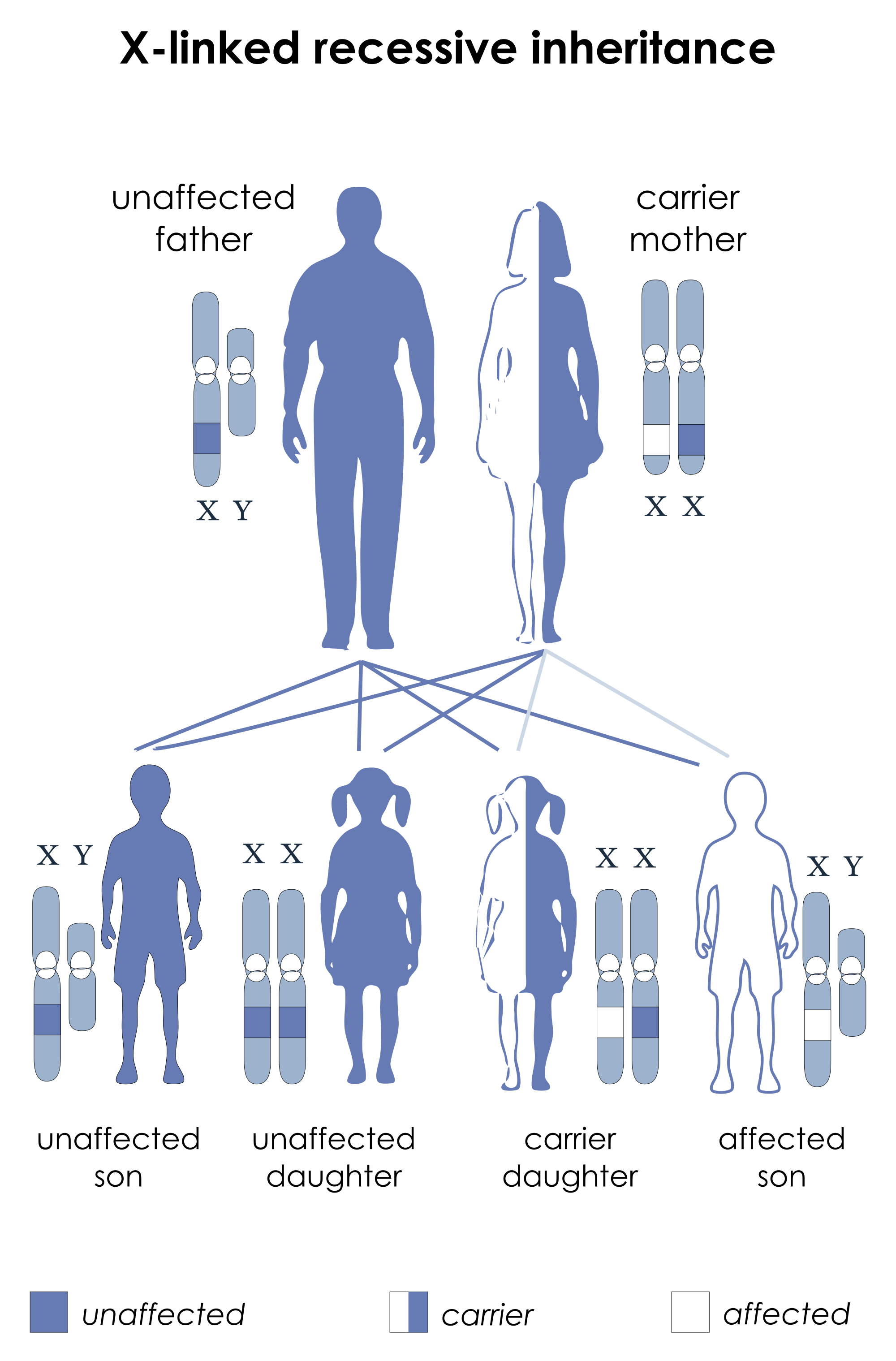
(2) 在X-linked agammaglobulinemia中:Bruton’s tyrosine kinase (BtK)突變
→導致Pre-B cell不能轉化為Pro-B cell,因此導致B cell↓
→BtK的突變是early B cell缺陷中最主要的一種 (佔90%)
→為性聯遺傳,男性為主
三、成因
(1) 遺傳性的hypogammaglobulinemia
→最常見的就是Btk mutation→X-linked agammaglobulinemia
→其他類別的基因突變在此就不詳述,有興趣可參考emedicine
(2) 後天性的hypogammaglobulinemia
a. 感染:有些病毒感染會造成短暫或是永久性的免疫缺失
→ex. congenital rubella infection
b. 藥物:
→化療藥物、免疫抑制劑、抗癲癇藥物、抗精神疾病藥物等
→免疫抑制劑:steroid、rituximab都有報導
→在一些藥物的hypersensitivity syndrome也可能出現(ex. DRESS)
c. 癌症:leukemia等
※thymoma合併hypogammaglobulinemia→Good syndrome
d. 自體免疫疾病:最常見是SLE
※若在SLE患者出現hypogammaglobulinemia,要區分是SLE造成,或是藥物(免疫抑制劑)所誘發
e. 蛋白質的大量流失:腸道流失(protein losing enteropathy)
f. 移植手術:和免疫抑制劑的使用有關係
四、臨床表現
→反覆的感染:上呼吸道、下呼吸道感染;慢性腹瀉等
→患者對於有莢膜的細菌抵抗力↓
包括S. pneumonia、H. influenza、S. aureus和Pseudomonus
五、治療
(1) 因為患者無法製造足夠的抗體→需要定期施打IVIG
→可以改善臨床狀況、減少嚴重的感染
→目標:IgG維持在500mg/dL以上
(2) 感染:需要給予積極的抗生素治療→要cover有莢膜的菌種
→大部分感染是鼻竇、肺部:第一線用augmentin、cefuroxime等
→伺機性感染的菌種並不常見(主要在T cell immunity↓者)
(3) 禁止使用活病毒疫苗(ex. MMR、Polio的沙賓疫苗)
Reference:
Chin TW(2014). Agammaglobulinemia. Retrieved 2015 Jul 10thfrom http://emedicine.medscape.com/
如果喜歡這系列文章的話,歡迎加入粉絲專頁Tiny Notes來follow最新的貼文喔!
回覆刪除https://www.facebook.com/pages/Tiny-Notes/210589625811849
本網誌內容僅供學習上參考
臨床實務上仍需就不同情況,做出不同的決策
若您對於相關議題仍有疑惑
建議您再去蒐尋更多的文獻或是詢問您的醫師